La UCI es un espacio en los centros de salud destinado a pacientes con riesgo de perder la vida, aunque potencialmente recuperables. Le contamos lo que debe saber al respecto.
Una condición comprometida de la salud puede ameritar la indicación médica de hospitalización para garantizar la vigilancia, la asistencia de funciones vitales, la administración de medicamentos, el monitoreo especializado y la alimentación del paciente hasta que se recupere o pueda ser tratado en casa. Para ello, los centros de salud, según su categoría, disponen de habitaciones convencionales, unidades de cuidados intermedios y unidades de cuidados intensivos.
Juan Carlos García Masquita, director médico nacional de los centros médicos de Colsanitas, explica que las clínicas y hospitales catalogados como de tercer nivel son aquellos que incluyen unidades de cuidados intensivos (UCI). Estas brindan los servicios que dan soporte vital al paciente cuando hay un riesgo inminente de morir. La UCI dispone de un exigente equipamiento y un talento humano con formación académica y habilidades especiales para enfrentar los retos que supone “tratar de ganar tiempo” para que el organismo supere la aflicción aguda.
“Las unidades de cuidados intermedios están destinadas a la asistencia y supervisión de pacientes cuya condición de salud es delicada, pero no crítica. Sin embargo, es claro que son pacientes que en cualquier momento pueden pasar a un riesgo alto de perder la vida y requerir cuidados intensivos. Y por eso resulta insuficiente mantenerlos en las habitaciones convencionales de cuidado hospitalario”, detalla García Masquita.
La literatura sobre medicina intensivista indica que fue en 1854, durante la Guerra de Crimea, que la enfermera británica Florence Nightingale consideró que era necesario separar a los soldados heridos en estado de gravedad de aquellos que necesitaban menores cuidados especiales. Así logró reducir la tasa de mortalidad de los soldados hospitalizados de 40% a 2%. Se ganó, de esa forma, el respeto y el cariño de los combatientes y el reconocimiento público como precursora de los cuidados intensivos y la enfermería.
Para mayor claridad, la medicina intensivista es una especialidad médica encargada de dar soporte vital a los pacientes que están en estado crítico, quienes casi siempre necesitan supervisión y monitorización intensiva las 24 horas. Estos cuidados, por lo general, incluyen soporte para lograr estabilidad hemodinámica (hipotensión o hipertensión) y para enfrentar compromiso respiratorio, falla cardíaca o falla renal.
Carlos Rebolledo Maldonado, jefe de las unidades de cuidados intensivos de la Clínica Iberoamérica y de la Clínica El Carmen de Colsanitas, en Barranquilla, advierte que los protocolos establecen que los cuidados intensivos suelen estar indicados para pacientes ”potencialmente rescatables” y de los que se presuma que con la intervención intensiva podrán sobrevivir.
Dotación técnica y de personal
La unidad de cuidados intensivos se nutre permanente de otras áreas como cuidados intermedios, hemodinamia, hospitalización, laboratorio, farmacia, banco de sangre, radiología, ultrasonido, esterilización, alimentación y, por supuesto, quirófanos porque puede surgir una emergencia que amerite una intervención quirúrgica inmediata.
Personal

Coordinador del servicio de UCI:
debe ser un profesional médico especialista en cuidados intensivos. Para convertirse en intensivista, el médico general estudia durante 4 años la especialidad o es un médico que cursó una especialidad formal con residencia, como medicina interna, cardiología, anestesiología o cirugía y luego se preparó académicamente dos años más como intensivista.
Enfermero jefe de UCI:
es un profesional de enfermería que cursó cinco años de carrera universitaria y luego otros dos de especialización en cuidados intensivos. Auxiliares de enfermería: son enfermeras con entrenamiento en cuidados intensivos.

Auxiliares de enfermería:
Son enfermeras con entrenamiento en cuidados intensivos.

Médicos residentes:
Son estudiantes de la especialidad de intensivistas o rotantes de otras especialidades que, de forma no permanente, integran el equipo de la UCI.
Fisioterapeutas:
Profesionales en fisioterapia con especialización en terapia respiratoria, cardiovascular o cuidados posoperatorios.
“Por ejemplo, un paciente con un infarto agudo de miocardio es susceptible de recuperación, puesto que con la asistencia y el monitoreo de los cuidados intensivos su perfil de sobrevida va cambiando. Pero si se tiene un paciente con un cáncer terminal, con quien ya se han agotado los recursos que la medicina ofrece para mejorar su condición, hay que ser conscientes de que en la UCI no se le va a brindar nada diferente a lo que se le puede ofrecer en las áreas de hospitalización convencional”, explica Rebolledo.
Por otra parte, la unidad de cuidados intermedios (UCIM) es un área física con características específicas, con personal que tiene una preparación especial, pero sin todos los dispositivos de la UCI. Se destina a pacientes que no están en condición crítica, pero que requieren una vigilancia mucho más permanente y estrecha que en la habitación convencional. Para decidir el mejor espacio de hospitalización de un paciente están los protocolos de calidad para la atención en salud y, por supuesto, el criterio del médico especialista.
Rebolledo lo describe con otro ejemplo: “Si tenemos un paciente con neumonía con enfermedades de base como diabetes o sufre EPOC, con riesgo de descompensarse de un momento a otro, entonces es candidato para recibir cuidados intermedios porque, intempestivamente, podría necesitar una asistencia inmediata que permita responder a una condición de salud potencialmente mortal”.
De igual forma, algunos pacientes que ya han recibido plena atención médica en UCI pueden entrar en una fase crónica en la que requieran, por ejemplo, ventilación mecánica de manera permanente y, en ese caso, pueden ser trasladados a la UCIM: “La UCIM es un área que recibe pacientes de otros servicios como urgencias, hospitalización, UCI, quirófano, hemodinamia e, incluso, de planes de hospitalización en casa”.
Entre las principales ventajas que se atribuyen a las unidades de cuidados intermedios de los centros hospitalarios está el hecho de que disminuyen el “salto asistencial cualitativo” entre las UCI y las áreas convencionales de hospitalización, al tiempo que aumentan la capacidad de las unidades de cuidados intensivos para quienes realmente lo requieran. También se destaca el hecho de que garantizan la asistencia idónea a pacientes que corren riesgo vital posquirúrgico o pos-UCI.
Recursos técnicos
De acuerdo con las normas de habilitación del Sistema Obligatorio de Garantía de la Calidad de la Atención en Salud que emite el Ministerio de Protección Social de Colombia, las salas de cuidados intensivos deben tener como mínimo:
Cubículos independientes con dimensiones específicas

Camas eléctricas específicas de UCI

Monitores cardiorrespiratorios, de oxígeno y de presión arterial (invasivos y no invasivos)
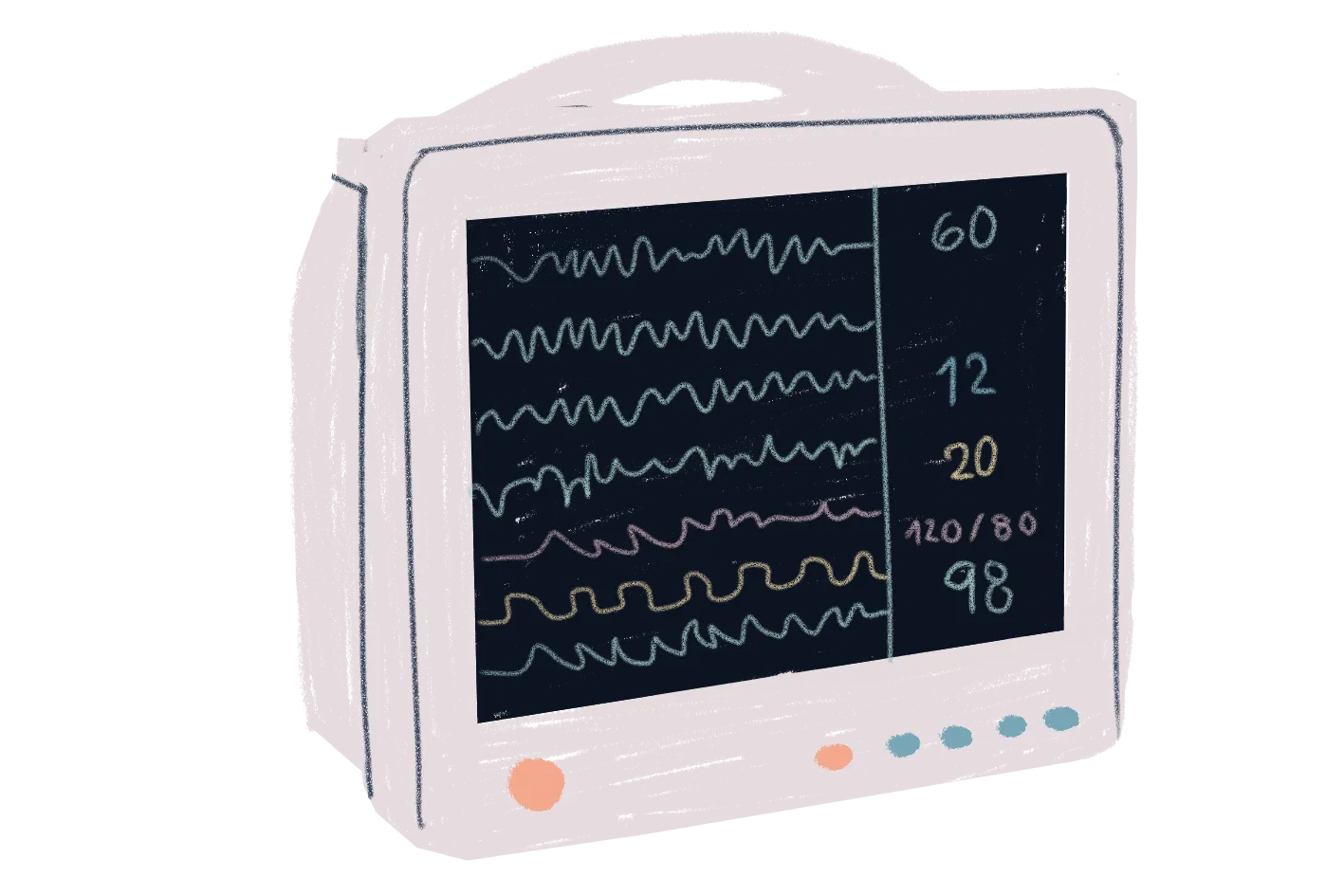
Oxímetro

Respirador o ventilador mecánico
Carro para atender paro cardíaco

La medicina intensivista es una especialidad médica encargada de dar soporte vital a los pacientes que están en estado crítico, quienes casi siempre necesitan supervisión y monitorización intensiva las 24 horas.
La humanización de las áreas de cuidados especiales
En las unidades de cuidados intensivos y de cuidados intermedios muchas cosas han cambiado con el tiempo. Una a la que hace referencia el intensivista Carlos Rebolledo es la importancia de que los cubículos estén cerca de ventanas que permitan la entrada luz natural para que el paciente tenga contacto visual con el exterior. Esto lo conecta con lo que está pasando en el entorno y mejora su ciclo de sueño.
Por otra parte, advierte Rebolledo, “cada vez son menos restringidas las visitas en las áreas de cuidados especiales porque está demostrado que la presencia de los seres queridos incide positivamente en la recuperación, además de que le permiten al equipo asistencial tener más datos sobre el paciente. Por supuesto que esto depende también de la infraestructura de la sala y de la condición de salud que se está tratando”.
Finalmente, el intensivista destaca la importancia de la consideración mutua entre familiares y personal asistencial para lograr una mayor humanización de estas unidades de cuidados especiales. En este sentido, insiste en que el informe médico detallado, prudente y realista es crucial: “Estamos atendiendo a una familia y no a un enfermo nada más, entonces debemos ser cuidadosos, respetuosos, no crear falsas expectativas y tampoco alarmar innecesariamente. Y por parte de los familiares es clave que recuerden que los del equipo médico también somos seres humanos con debilidades, angustias y defectos. Pero, eso sí, con un tremendo compromiso por servirles”, sentencia Rebolledo.
- Este artículo hace parte de la edición 192 de nuestra revista impresa. Encuéntrela completa aquí.
















Dejar un comentario